Analysis of the clinical features and prognostic influencing factors of toxic epidermal necrolysis
-
摘要:
目的 探讨中毒性表皮坏死松解症(TEN)的临床特点及预后影响因素。 方法 采用回顾性观察性研究方法。2008年1月—2019年3月,广东省人民医院收治符合入选标准的TEN患者46例,统计患者性别、年龄、入院诊断情况,并发脓毒症患者入住科室类别、有和无重症监护病房(ICU)/烧伤与创面修复外科治疗史脓毒症患者病死比例,患者死亡原因。根据是否并发脓毒症,将患者分为脓毒症组(32例)与非脓毒症组(14例);根据是否死亡,将患者分为死亡组(9例)与存活组(37例)。统计脓毒症组与非脓毒症组患者可疑致病原、合并基础疾病的具体情况,入院时血液中转氨酶/胆红素、肌酐与血小板计数异常情况,病程中病原微生物检测及耐药情况。分别比较脓毒症组和非脓毒症组患者、死亡组和存活组患者入院时性别、年龄、病损面积、TEN严重程度评分(SCORTEN)系统评分、合并基础疾病情况以及病程中血微生物培养阳性情况、激素使用情况、丙种球蛋白使用情况。对数据进行χ2检验、Fisher确切概率法检验、Mann-Whitney U检验。分别选取脓毒症组和非脓毒症组、死亡组和存活组比较中差异有统计学意义的因素进行二分类多因素logistic回归分析,筛选影响TEN患者并发脓毒症、死亡的独立危险因素。 结果 46例TEN患者中男30例、女16例,年龄8个月~92.0岁,入院诊断为大疱性表皮松解症11例(23.91%)、剥脱性皮炎9例(19.57%)、TEN 9例(19.57%)、大疱性表皮松解型药疹7例(15.22%)、史蒂文斯-约翰逊综合征6例(13.04%)、重症药疹4例(8.70%);并发脓毒症患者入住科室达11个,其中有ICU/烧伤与创面修复外科治疗史患者病死比例与无此类科室治疗史患者相近(P>0.05);死亡患者均并发脓毒症,且主要死亡原因为脓毒症。入院时,脓毒症组患者可疑致病原主要为别嘌醇(8例)与非甾体类消炎药(4例),非脓毒症组患者可疑致病原主要为别嘌醇(3例)与精神类药物(3例);脓毒症组患者合并基础疾病多达10种,非脓毒症组患者合并基础疾病仅4种;脓毒症组肌酐升高患者比例(χ2=13.349,P<0.01)及血小板计数减少患者比例(P<0.01)明显高于非脓毒症组,转氨酶/胆红素异常情况与非脓毒症组相近(P>0.05)。脓毒症组21例患者血液、呼吸道分泌物、皮肤分泌物中检出病原菌,种类繁多,14例患者为耐药菌感染,血液标本培养出的9株菌株中8株为耐药菌、6株为革兰阳性菌;非脓毒症组8例患者血液、呼吸道分泌物、皮肤分泌物中检出病原菌,种类较少,6例患者为耐药菌感染。脓毒症组与非脓毒症组患者性别、年龄、病损面积、血微生物培养阳性情况、激素使用情况、丙种球蛋白使用情况相近(P>0.05),脓毒症组合并基础疾病患者比例(χ2=4.493,P<0.05)、SCORTEN系统评分4~6分患者比例(P<0.01)明显高于非脓毒症组。存活组和死亡组患者性别、合并基础疾病情况、病损面积、血微生物培养阳性情况、激素使用情况、丙种球蛋白使用情况相近(P>0.05),死亡组年龄≥60岁患者比例、SCORTEN系统评分4~6分患者比例明显高于存活组(χ2=4.412、11.627,P<0.05或P<0.01)。SCORTEN系统评分为影响TEN患者并发脓毒症、死亡的独立危险因素(比值比=3.025、2.757,95%置信区间=1.352~6.769、1.244~6.110,P<0.05或P<0.01)。 结论 TEN入院诊断困难,男性为易感人群,别嘌醇为常见致病原;并发脓毒症患者合并基础疾病比例较高,血源性感染主要为耐药菌且多为革兰阳性菌;死亡患者的年龄大于存活患者,且主要死因为脓毒症。SCORTEN系统评分为影响TEN患者并发脓毒症及死亡的独立危险因素。 -
关键词:
- 表皮坏死松解症,中毒性 /
- 脓毒症 /
- 预后 /
- 影响因素
Abstract:Objective To investigate the clinical features and prognostic influencing factors of toxic epidermal necrolysis (TEN). Methods A retrospective observational study was conducted. From January 2008 to March 2019, a total of 46 TEN patients who met the inclusion criteria were admitted to Guangdong Provincial People's Hospital. The gender, age, and hospital admission diagnosis of the 46 patients, the category of department admitted of patients complicated with sepsis, death ratio of the sepsis patients with or without treatment history in intensive care unit (ICU)/department of burns and wound repair, and the cause of death of the deceased patients were recorded. Depending on whether complicated with sepsis, the patients were divided into sepsis group (32 cases) and non-sepsis group (14 cases). According to whether died or not, the patients were divided into death group (9 cases) and survival group (37 cases). The specific conditions of suspected pathogenic agents and combined underlying diseases, the abnormality of transaminase/bilirubin, creatinine, and platelet count in blood on admission, and the detection of pathogenic microorganisms and drug resistance during the course of disease of patients were recorded in both sepsis group and non-sepsis group. The gender, age, lesion area, severity of illness score for TEN (SCORTEN) system score, combined underlying diseases on admission, and blood microbial culture positivity, hormone use, and gamma globulin use during the course of disease of patients between sepsis group and non-sepsis group, death group and survival group were compared respectively. Data were statistically analyzed with chi-square test, Fisher's exact probability test, and Mann-Whitney U test. The factors with statistically significant differences between sepsis group and non-sepsis group, death group and survival group were selected for binary multivariate logistic regression analysis, so as to screen the independent risk factors affecting sepsis and death in TEN patients. Results Of the 46 TEN patients, 30 were male and 16 were female, aged from 8 months to 92.0 years, with 11 cases (23.91%) of epidermolysis bullosa, 9 cases (19.57%) of exfoliative dermatitis, 9 cases (19.57%) of TEN, 7 cases (15.22%) of epidermolysis bullosa, 6 cases (13.04%) of Stevens-Johnson syndrome, and 4 cases (8.70%) of severe drug rash for hospital admission diagnosis. The patients complicated with sepsis were admitted to 11 departments, and the death ratio of patients with treatment history in ICU/department of burns and wound repair was similar to that of patients without such department treatment history (P>0.05). All the deceased patients were complicated with sepsis, which was also the main cause of death. On admission, the suspected pathogenic agents of patients in sepsis group were mainly allopurinol (8 cases) and non-steroidal anti-inflammatory drugs (4 cases), while those in non-sepsis group were allopurinol (3 cases) and psychotropic drugs (3 cases). Patients in sepsis group combined as many as 10 underlying diseases, while those in non-sepsis group combined only 4 underlying diseases. The proportions of patients with increased creatinine (χ2=13.349, P<0.01) and decreased platelet count (P<0.01) in sepsis group were significantly higher than those in non-sepsis group, while the transaminase/bilirubin abnormality was similar to that in non-sepsis group (P>0.05). A wide variety of pathogens were detected in the blood, respiratory tract secretions, and skin secretions of 21 patients in sepsis group, and 14 patients were infected with drug-resistant bacteria; among the 9 strains cultured from the blood samples, 8 were drug-resistant bacteria and 6 were Gram-positive bacteria. In non-sepsis group, pathogens were detected in blood, respiratory tract secretions, and skin secretions of 8 patients, with fewer species, and 6 patients were infected with drug-resistant bacteria. The gender, age, lesion area, blood microbial culture positivity, hormone use, and gamma globulin use of patients in sepsis group were similar to those in non-sepsis group (P>0.05). The proportion of patients combined with underlying diseases (χ2=4.493, P<0.05) and the proportion of patients with SCORTEN system score of 4-6 points (P<0.01) of patients in sepsis group were significantly higher than those in non-sepsis group. The gender, combined underlying diseases, lesion area, blood microbial culture positivity, hormone use, and gamma globulin use of patients were similar between survival group and death group (P>0.05). The proportion of patients with age≥60 years and the proportion of patients with SCORTEN system score of 4-6 points of patients in death group were significantly higher than those in survival group (χ2=4.412, 11.627, P<0.05 or P<0.01). The SCORTEN system score was an independent risk factor affecting sepsis and death in TEN patients (odds ratio=3.025, 2.757, 95% confidence interval=1.352-6.769, 1.244-6.110, P<0.05 or P<0.01). Conclusions The diagnosis of TEN is difficult on admission. Male population is susceptible to TEN, and allopurinol is the common pathogenic agent. The proportion of patients combined with underlying diseases is high in TEN patients complicated with sepsis, with mainly drug-resistant bacteria and mostly Gram-positive bacteria in blood-borne infections. The deceased patients are older than the survived, and the main cause of death is sepsis. The SCORTEN system score is an independent risk factor affecting sepsis and death in TEN patients. -
Key words:
- Epidermal necrolysis, toxic /
- Sepsis /
- Prognosis /
- Related factor
-
所有作者均声明不存在利益冲突
-
参考文献
(35) [1] McPhersonT,ExtonLS,BiswasS,et al.British Association of Dermatologists' guidelines for the management of Stevens-Johnson syndrome/toxic epidermal necrolysis in children and young people, 2018[J].Br J Dermatol,2019,181(1):37-54.DOI: 10.1111/bjd.17841. [2] LalevéeS,CatanoJ,Ingen-Housz-OroS,et al.Acute lung injury in mechanically ventilated patients with epidermal necrolysis: an exposed-unexposed retrospective cohort study[J/OL].Burns Trauma,2020,8:tkaa041[2020-12-08].https://pubmed.ncbi.nlm.nih.gov/33324706/.DOI: 10.1093/burnst/tkaa041. [3] YangSC,HuS,ZhangSZ,et al.The epidemiology of Stevens-Johnson syndrome and toxic epidermal necrolysis in China[J].J Immunol Res,2018,2018:4320195.DOI: 10.1155/2018/4320195. [4] LiottiL,CaimmiS,BottauP,et al.Clinical features, outcomes and treatment in children with drug induced Stevens-Johnson syndrome and toxic epidermal necrolysis[J].Acta Biomed,2019,90(3-S):52-60.DOI: 10.23750/abm.v90i3-S.8165. [5] GrünwaldP,MockenhauptM,PanzerR,et al.Erythema multiforme, Stevens-Johnson syndrome/toxic epidermal necrolysis - diagnosis and treatment[J].J Dtsch Dermatol Ges,2020,18(6):547-553.DOI: 10.1111/ddg.14118. [6] 中国医师协会急诊医师分会,中国研究型医院学会休克与脓毒症专业委员会.中国脓毒症/脓毒性休克急诊治疗指南(2018)[J].中国急救医学,2018,38(9):741-756.DOI: 10.3969/j.issn.1002-1949.2018.09.001. [7] ZavalaS,O'MahonyM,JoyceC,et al.How does SCORTEN score?[J].J Burn Care Res, 2018,39(4):555-561.DOI: 10.1093/jbcr/irx016. [8] TomiiK,DeguchiT,KatsumiT,et al.Case of toxic epidermal necrolysis successfully treated with repeated i.v. immunoglobulin[J].J Dermatol,2020,47(7):e265-e266.DOI: 10.1111/1346-8138.15356. [9] WongA,MalvestitiAA,Hafner MdeF.Stevens-Johnson syndrome and toxic epidermal necrolysis: a review[J].Rev Assoc Med Bras (1992),2016,62(5):468-473.DOI: 10.1590/1806-9282.62.05.468. [10] HasegawaA,AbeR.Recent advances in managing and understanding Stevens-Johnson syndrome and toxic epidermal necrolysis[J].F1000Res,2020,9:F1000 Faculty Rev~612.DOI: 10.12688/f1000research.24748.1. [11] ErgenEN,HugheyLC.Stevens-Johnson syndrome and toxic epidermal necrolysis[J].JAMA Dermatol,2017,153(12):1344.DOI: 10.1001/jamadermatol.2017.3957. [12] ChungWH,WangCW,DaoRL.Severe cutaneous adverse drug reactions[J].J Dermatol,2016,43(7):758-766.DOI: 10.1111/1346-8138.13430. [13] FakoyaAOJ,OmenyiP,AnthonyP,et al.Stevens-Johnson syndrome and toxic epidermal necrolysis; extensive review of reports of drug-induced etiologies, and possible therapeutic modalities[J].Open Access Maced J Med Sci,2018,6(4):730-738.DOI: 10.3889/oamjms.2018.148. [14] ArantesLB,ReisCS,NovaesAG,et al.Stevens-Johnson syndrome and toxic epidermal necrolysis: epidemiological and clinical outcomes analysis in public hospitals[J].An Bras Dermatol,2017,92(5):661-667.DOI: 10.1590/abd1806-4841.20176610. [15] LerchM,MainettiC,Terziroli Beretta-PiccoliB,et al.Current perspectives on Stevens-Johnson syndrome and toxic epidermal necrolysis[J].Clin Rev Allergy Immunol,2018,54(1):147-176.DOI: 10.1007/s12016-017-8654-z. [16] SchwartzRA,McDonoughPH,LeeBW.Toxic epidermal necrolysis: part Ⅱ. Prognosis, sequelae, diagnosis, differential diagnosis, prevention, and treatment[J].J Am Acad Dermatol,2013,69(2):187.e1-16; quiz 203-204.DOI: 10.1016/j.jaad.2013.05.002. [17] CartottoR.Burn center care of patients with Stevens-Johnson syndrome and toxic epidermal necrolysis[J].Clin Plast Surg,2017,44(3):583-595.DOI: 10.1016/j.cps.2017.02.016. [18] CharltonOA,HarrisV,PhanK,et al.Toxic epidermal necrolysis and Steven-Johnson syndrome: a comprehensive review[J].Adv Wound Care (New Rochelle),2020,9(7):426-439.DOI: 10.1089/wound.2019.0977. [19] WhiteKD,AbeR,Ardern-JonesM,et al.SJS/TEN 2017: building multidisciplinary networks to drive science and translation[J].J Allergy Clin Immunol Pract,2018,6(1):38-69.DOI: 10.1016/j.jaip.2017.11.023. [20] PappA,SikoraS,EvansM,et al.Treatment of toxic epidermal necrolysis by a multidisciplinary team. A review of literature and treatment results[J].Burns,2018,44(4):807-815.DOI: 10.1016/j.burns.2017.10.022. [21] DengQC,FangX,ZengQH,et al.Severe cutaneous adverse drug reactions of Chinese inpatients: a meta-analysis[J].An Bras Dermatol,2017,92(3):345-349.DOI: 10.1590/abd1806-4841.20175171. [22] Bastuji-GarinS,FouchardN,BertocchiM,et al.SCORTEN: a severity-of-illness score for toxic epidermal necrolysis[J].J Invest Dermatol,2000,115(2):149-153.DOI: 10.1046/j.1523-1747.2000.00061.x. [23] SchneiderJA,CohenPR.Stevens-Johnson syndrome and toxic epidermal necrolysis: a concise review with a comprehensive summary of therapeutic interventions emphasizing supportive measures[J].Adv Ther,2017,34(6):1235-1244.DOI: 10.1007/s12325-017-0530-y. [24] 韩锋,张静静,侯彦丽,等.单纯单次血浆置换疗法治疗17例中毒性表皮坏死松解症临床观察[J].中华皮肤科杂志,2018,51(12):896-898.DOI: 10.3760/cma.j.issn.0412-4030.2018.12.010. [25] McCulloughM,BurgM,LinE,et al.Steven Johnson syndrome and toxic epidermal necrolysis in a burn unit: a 15-year experience[J].Burns,2017,43(1):200-205.DOI: 10.1016/j.burns.2016.07.026. [26] CastilloB,VeraN,Ortega-LoayzaAG,et al.Wound care for Stevens-Johnson syndrome and toxic epidermal necrolysis[J].J Am Acad Dermatol,2018,79(4):764-767.e1.DOI: 10.1016/j.jaad.2018.03.032. [27] RogersAD,BlackportE,CartottoR.The use of Biobrane® for wound coverage in Stevens-Johnson syndrome and toxic epidermal necrolysis[J].Burns,2017,43(7):1464-1472.DOI: 10.1016/j.burns.2017.03.016. [28] 潘月飞,付萌,刘玉峰.中毒性表皮坏死松解症的研究进展[J].国际皮肤性病学杂志,2013,39(4):252-254.DOI: 10.3760/cma.j.issn.1673-4173.2013.04.013. [29] BarronSJ,Del VecchioMT,AronoffSC.Intravenous immunoglobulin in the treatment of Stevens-Johnson syndrome and toxic epidermal necrolysis: a meta-analysis with meta-regression of observational studies[J].Int J Dermatol,2015,54(1):108-115.DOI: 10.1111/ijd.12423. [30] 丁香,闵定宏,郭光华,等.中毒性表皮坏死松解症13例[J].中华烧伤杂志,2018,34(3):173-175.DOI: 10.3760/cma.j.issn.1009-2587.2018.03.012. [31] 韩永智,韩芳,蒋源.Stevens-Johnson 综合征/中毒性表皮坏死症的临床分析[J].中山大学学报(医学科学版),2016,37(4):637-640,封3.DOI: 10.13471/j.cnki.j.sun.yatsen.univ(med.sci).2016.0108. [32] 孙杰,刘晋,龚晴丽,等.糖皮质激素和免疫球蛋白治疗中毒性表皮坏死松解症疗效分析[J].中华皮肤科杂志,2015,48(9):633-636.DOI: 10.3760/cma.j.issn.0412-4030.2015.09.010. [33] YangL,ShouYH,LiF,et al.Retrospective study of 213 cases of Stevens-Johnson syndrome and toxic epidermal necrolysis from China[J].Burns,2020,46(4):959-969.DOI: 10.1016/j.burns.2019.10.008. [34] 孙威,闵定宏,郭光华.中毒性表皮坏死松解症的诊疗进展[J].中华烧伤杂志,2016,32(6):341-344.DOI: 10.3760/cma.j.issn.1009-2587.2016.06.008. [35] LinCC,ChenCB,WangCW,et al.Stevens-Johnson syndrome and toxic epidermal necrolysis: risk factors, causality assessment and potential prevention strategies[J].Expert Rev Clin Immunol,2020,16(4):373-387.DOI: 10.1080/1744666X.2020.1740591. -
表1 2组中毒性表皮坏死松解症患者可疑致病原分布(例)
组别 例数 别嘌醇 非甾体类消炎药 头孢类抗生素 中成药 喹诺酮类抗生素 精神类药物 沙利度胺 双氢克尿噻 不明药物 非药物 脓毒症组 32 8 4 3 3 2 1 1 1 8 1 非脓毒症组 14 3 2 1 1 1 3 0 0 0 3 注:非药物指病毒感染、烧烤及护发素等 表2 2组中毒性表皮坏死松解症患者合并基础疾病情况(例)
组别 例数 恶性肿瘤 系统性红斑狼疮 类风湿合并干燥综合征 强直性脊柱炎 痛风 单纯高血压 单纯冠心病 高血压合并冠心病 高血压合并瓣膜病 肾脏疾病 脓毒症组 32 5 2 1 1 1 4 1 2 1 6 非脓毒症组 14 1 1 0 0 0 2 0 0 0 1 表3 脓毒症组21例患者各标本病原微生物检出情况及耐药情况(株)
标本来源与病原微生物名称 检出菌株数 耐药菌株数 血液 表皮葡萄球菌 2 2 鲍曼不动杆菌 2 2 金黄色葡萄球菌 1 1 粪肠球菌 1 0 松鼠葡萄球菌 1 1 肺炎克雷伯菌 1 1 溶血葡萄球菌 1 1 呼吸道分泌物 溶血葡萄球菌 3 2 白色念珠菌 3 0 嗜麦芽寡养单胞菌 2 0 中间葡萄球菌 1 0 鲍曼不动杆菌 1 0 金黄色葡萄球菌 1 1 大肠埃希菌 1 0 解甘露醇罗尔斯顿菌 1 0 铜绿假单胞菌 1 0 麦芽单胞菌 1 0 嗜麦芽窄食单胞菌 1 0 皮肤分泌物 鲍曼不动杆菌 4 4 金黄色葡萄球菌 4 4 肺炎克雷伯菌 2 0 屎肠球菌 1 0 大肠埃希菌 1 1 光滑球拟酵母菌 1 0 枯草芽孢杆菌 1 0 铜绿假单胞菌 1 1 白色念珠菌 1 0 光滑念珠菌 1 0 表4 非脓毒症组8例患者各标本病原微生物检出情况及耐药情况(株)
标本来源与病原微生物名称 检出菌株数 耐药菌株数 血液 金黄色葡萄球菌 1 1 表皮葡萄球菌 1 1 人葡萄球菌 1 1 溶血葡萄球菌 1 1 呼吸道分泌物 鲍曼不动杆菌 1 1 皮肤分泌物 大肠埃希菌 1 1 阴沟肠杆菌 1 0 热带念珠菌 1 0 表皮葡萄球菌 1 1 粪肠球菌 1 0 表5 脓毒症组与非脓毒症组TEN患者一般资料及相关因素比较(例)
组别 例数 性别 年龄 病损面积 SCORTEN系统评分 男 女 <60岁 ≥60岁 30%~49%TBSA 50%~69%TBSA ≥70%TBSA 1~3分 4~6分 脓毒症组 32 21 11 17 15 8 7 17 17 15 非脓毒症组 14 9 5 10 4 4 3 7 14 0 统计量值 χ2<0.001 χ2=1.346 Z=-0.236 — P值 >0.999 0.246 0.814 0.002 注:TBSA为体表总面积,SCORTEN为中毒性表皮坏死松解症(TEN)严重程度评分;“—”表示无此统计量值 表6 死亡组与存活组TEN患者一般资料及相关因素比较(例)
组别 例数 性别 年龄 病损面积 SCORTEN系统评分 男 女 <60岁 ≥60岁 30%~49%TBSA 50%~69%TBSA ≥70%TBSA 1~3分 4~6分 死亡组 9 7 2 2 7 1 2 6 1 8 存活组 37 23 14 25 12 11 8 18 29 8 统计量值 χ2=0.242 χ2=4.412 Z=-1.124 χ2=11.627 P值 0.623 0.036 0.261 0.001 注:TBSA为体表总面积,SCORTEN为中毒性表皮坏死松解症(TEN)严重程度评分;“—”表示无此统计量值 表7 影响46例TEN患者并发脓毒症的二分类多因素logistic回归分析结果
影响因素 β值 Wald值 比值比 95%置信区间 P值 合并基础疾病情况 0.908 1.259 2.479 0.508~12.101 0.262 SCORTEN系统评分 1.107 7.251 3.025 1.352~6.769 0.007 注:SCORTEN为中毒性表皮坏死松解症(TEN)严重程度评分 表8 影响46例TEN患者死亡的二分类多因素logistic回归分析结果
影响因素 β值 Wald值 比值比 95%置信区间 P值 年龄 0.479 0.197 1.615 0.195~13.367 0.657 SCORTEN系统评分 1.014 6.233 2.757 1.244~6.110 0.013 注:SCORTEN为中毒性表皮坏死松解症(TEN)严重程度评分 期刊类型引用(6)
1. 汤丹华,陈宜兰,吴培玉. 1例皮肌炎伴中毒性表皮坏死松解症病人的循证护理. 循证护理. 2025(05): 1009-1011 .  百度学术
百度学术2. 刘瑞,张志彬,杨科,瞿振日,曹先伟. Stevens-Johnson综合征和中毒性表皮坏死松解症病死率及相关因素的Meta分析. 中国皮肤性病学杂志. 2024(01): 65-73 .  百度学术
百度学术3. 琪日莫,吴桂英,乌日力嘎,孙志强,王勇,铁宁. 别嘌醇片致中毒性表皮坏死松解症1例. 风湿病与关节炎. 2024(08): 35-37 .  百度学术
百度学术4. 郭尤尤. 1例早期妊娠合并中毒性表皮坏死松解症患者的护理. 中国临床护理. 2023(05): 329-331 .  百度学术
百度学术5. 矫晓克,聂菲菲,陈晓凤,郭盼,刘思. 广泛耐药肺结核并发剥脱性皮炎患者的护理一例. 中国防痨杂志. 2023(12): 1205-1208 .  百度学术
百度学术6. 李仪,杜丽霞,郭晓峰,张西京. 脓毒症相关性脑病雄性小鼠学习记忆障碍与海马区α7nAChR表达及M1/M2型小胶质细胞比例有关. 细胞与分子免疫学杂志. 2021(11): 961-966 .  百度学术
百度学术其他类型引用(1)
-



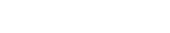



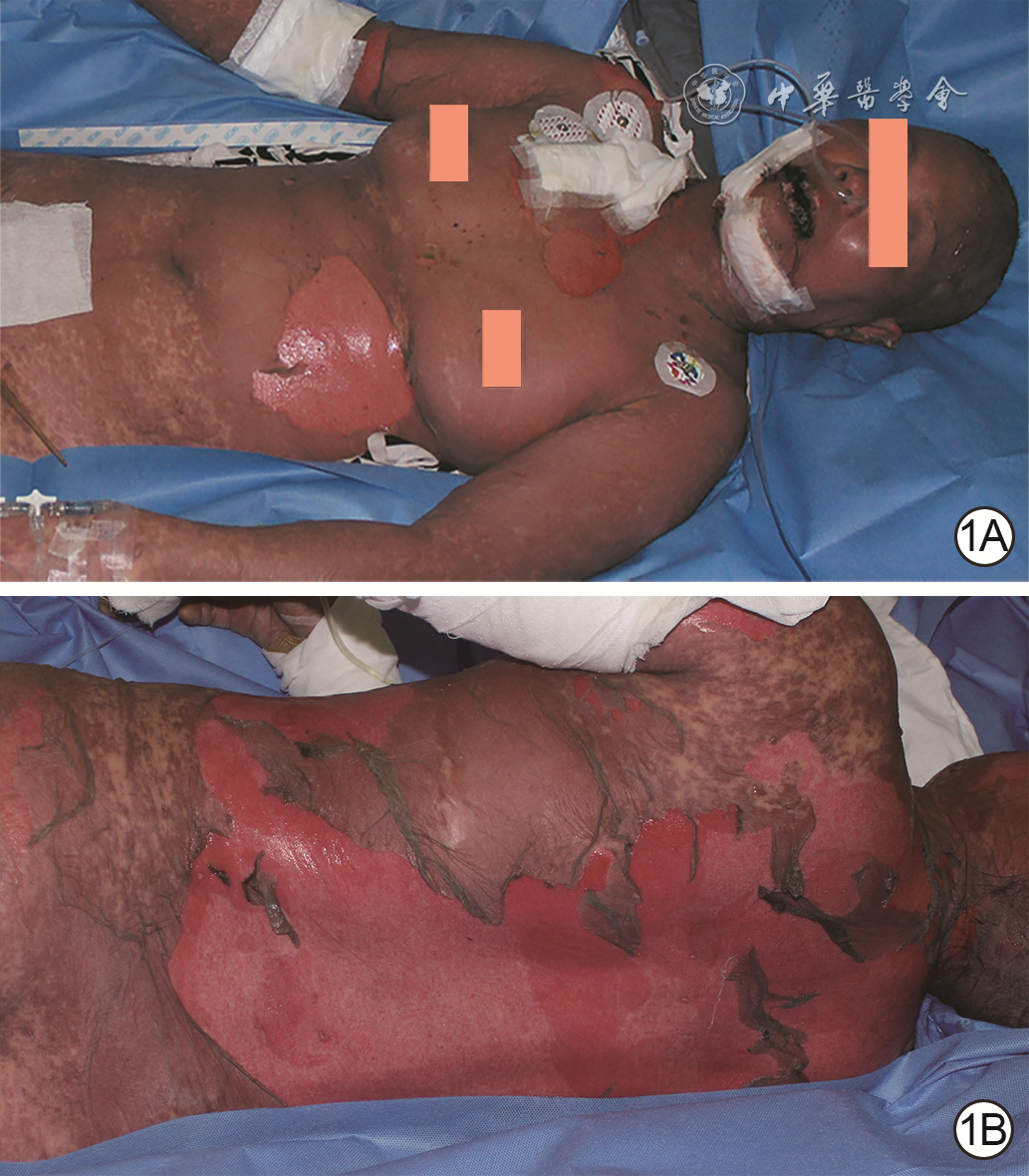
 下载:
下载:
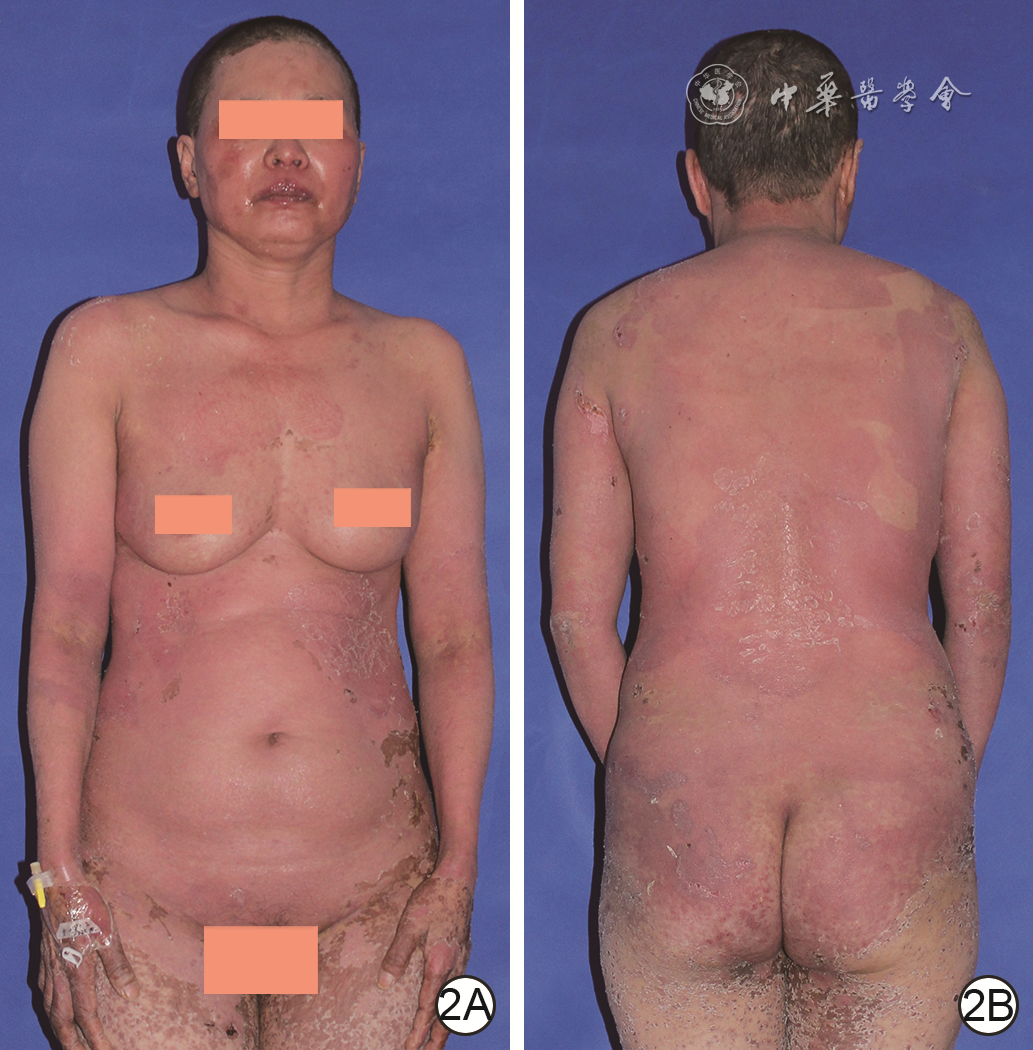
 百度学术
百度学术